Ponieważ nie jest znana etiologia fibromialgii (FMS) skuteczne leczenie przyczynowe tego przewlekłego zespołu bólowego nie jest możliwie. Pomimo bardzo wielu prób różnych metod terapii podejmowanych na świecie ich wyniki są mało satysfakcjonujące, a liczne objawy zgłaszane przez pacjentów powodują ich wędrówkę po gabinetach lekarzy i terapeutów różnych specjalności. Leczenie fibromialgii wymaga wielodyscyplinarnego podejścia, które powinno m. in. obejmować:
|
|
Edukacja
W fibromialgii edukacja ma szczególne znaczenie. Chory odczuwa stały ból i zmęczenie, zniechęcające do jakiejkolwiek aktywności życiowej. Zwykle nie znajduje zrozumienia ze strony otoczenia. Często nie otrzymuje oczekiwanej pomocy ze strony lekarzy nabiera z czasem przekonania o niezwykłej ciężkości choroby i zbliżającemu się nieuchronnie kalectwu lub śmierci. Podstawą edukacji jest zrozumienie istoty choroby, a przede wszystkim braku niebezpieczeństwa zagrożenia życia czy nagłego ograniczenia sprawności. Edukacja powinna objąć również edukację i trening snu i edukację w zakresie technik radzenia sobie ze stresem. Ważne jest zwrócenie uwagi na relacje między czynnikami stresującymi i nasileniem objawów choroby. Ich uwzględnienie pomaga choremu w układaniu osobistych planów, a także programu terapii.
Zdrowie zależy aż w 50% od stylu życia, czyli naszych świadomych zachowań i decyzji. Z tego względu ogromne znaczenie ma edukacja zdrowotna i kształtowanie prozdrowotnych zachowań. Każdy winien uświadomić sobie, że zachowanie zdrowia należy do jego obowiązków, natomiast lekarz jedynie w tym pomaga. Stały kontakt z personelem medycznym w trakcie terapii stwarza doskonałą okazję do poszerzenia wiedzy o zdrowiu. Kształtowanie nowych, prozdrowotnych nawyków może być dzięki temu kontynuowane także po zakończeniu kuracji.
Psychoterapia
Wiadomość o chorobie powoduje u chorego uczucia lęku, buntu, gniewu, żalu. Z biegiem czasu jednak pacjenci uczą się akceptować chorobę i adaptują się do nowych warunków. Niezwykle ważną rolę we wsparciu chorego na tej trudnej drodze odgrywają jego bliscy, lekarz prowadzący oraz pozostały personel medyczny sprawujący opiekę.
Leczenie bowiem to nie tylko leki, ale także nastawienie chorego. Przykładowo, stres wywołuje wiele zmian w organizmie, mogących zakłócać proces leczenia. Praca z chorym powinna dodawać mu odwagi, otuchy i wiary we własne możliwości. Psychoterapia ma za zadanie spowodować, by chory wykazał się pełnym zaangażowaniem w proces leczenia.
Różne metody psychoterapii są popularnym sposobem leczenia fibromialgii zwłaszcza w USA. Spośród rozmaitych metod psychoterapeutycznych przede wszystkim należy wymienić tzw. terapię poznawczą i behawioralną (CBT). Istotą psychoterapii są następujące działania:
- Wyjaśnienie choremu psychologicznych mechanizmów bólu
- Przekonanie chorego o możliwości rozwiązania problemów związanych z bólem
- Kształtowanie aktywnego stylu życia
- Dążenie do redukcji zachowań chorobowych i zwiększenie ilości zachowań zdrowych
- Dekatastrofizacja bólu
Swoistą metodą psychoterapii jest stowarzyszanie się samych chorych na fibromialgię oraz często najbliższych członków ich rodzin, w grupy wsparcia i samopomocy. Grupy takie są bardzo aktywne w zakresie wymiany doświadczeń dotyczących postępowania oraz różnych metod leczenia. Grupa wsparcia często jest prowadzona przez jednego z chorych, który ma pewne przeszkolenie, w odróżnieniu od grup formalnej terapii, które prowadzą terapeuci. Oznaki aktywności chorych można stwierdzić w internecie, a także podczas kongresów naukowych. Największa ilość stowarzyszeń chorych notowana jest w Niemczech i krajach skandynawskich. Jedną z największych korzyści grup wsparcia jest uświadomienie choremu, że nie jest sam, że są inni ludzie, którzy maja taki sam problem. Jest to nierzadko dużym odkryciem i ulgą dla chorego. Udział w grupie wspracia może początkowo krępować chorego, ze względu na publiczne omawianie jego problemów. Wymaga to zarówno dyskrecji i taktu pozostałych uczestników grupy.
References:Ault A. A New Psychotherapeutic 'Gold Standard' for Chronic Pain? Medscape Med. News; 2024, June
Fizjoterapia
Fizjoterapia to dział współczesnej medycyny klinicznej wykorzystujący do leczenia, rehabilitacji i profilaktyki różne formy energii. Wywodzi się z uprawianego od najdawniejszych czasów przyrodolecznictwa i określa te metody, które zostały dowiedzione naukowo i na tej podstawie znacznie rozwinięte. Fizjoterapia może być samodzielną metodą leczenia lub stanowić uzupełnienie farmakoterapii i leczenia operacyjnego oraz podstawę rehabilitacji i profilaktyki. Innymi słowy fizjoterapia oznacza nieswoiste leczenie przy pomocy bodźców, mające na celu przywrócenie stanu równowagi.
Metody stosowane w fizjoterapii zaliczane są do tzw. naturalnych metod leczniczych z dwóch powodów: działają na naturalne, czyli fizjologiczne mechanizmy homeostazy oraz stanowią naturalny składnik środowiska zewnętrznego. W piśmiennictwie spotykane są różne synonimy fizjoterapii, takie jak fizjatria, fizykoterapia, medycyna fizykalna lub terapia fizykalna. Wszystkie te pojęcia wywodzą się z tego samego słowa physis oznaczającego w języku greckim naturę, przyrodę, natomiast therapeia oznacza leczenie.
Fizjoterapia musi być stałym elementem planu leczenia chorych na fibromialgię. Stosując liczne rodzaje leczenia fizykalnego, należy za wszelką cenę zapobiegać tendencji do osłabienia mięśni i ich zaników wskutek typowej dla tej choroby ograniczonej aktywności i niechęci do podejmowania ćwiczeń usprawniających wynikającej ze stałego odczuwania bólu. Jest rzeczą niezwykle istotną, w przypadku osób chorych na fibromialgię, indywidualny dobór zarówno metody jak i programu leczenia. Niektóre metody/rodzaje fizjoterapii przynoszące ulgę jednym chorym u innych mogą nawet nasilać dolegliwości.
Wśród licznych metod fizjoterapii należy przede wszystkim wyróżnić:
- KINEZYTERAPIA (podstawą tej dziedziny fizjoterapii są ćwiczenia ruchowe. Ruch ma wpływ na cały organizm. Zadaniem kinezyterapii jest maksymalne usunięcie niesprawności fizycznej i przygotowanie do dalszej rehabilitacji.)
- FIZYKOTERAPIA (elektroterapia, magnetoterapia, światłolecznictwo, ultradźwięki)
- KRIOTERAPIA lub CIEPŁOLECZNICTWO (należy dopasować indywidualnie)
- LECZENIE UZDROWISKOWE m. in. z zastosowaniem borowiny i naturalnych wód leczniczych (tzw. peloidoterapia) oraz klimatoterapia, która opiera się na leczeniu przy wykorzystaniu właściwości naturalnego środowiska przyrodniczego. Należą tutaj takie zabiegi, jak m. in. kąpiele powietrzne, kąpiele morskie, kąpiele słoneczne, inhalacje aerozolu morskiego.
Optymalnym modelem w leczeniu fibromialgii wydaje się być skojarzenie łagodnych ćwiczeń usprawniających z krioterapią ogólnoustrojową wykazującą wyraźny efekt zmniejszający nasilenie bólu. W ustaleniu tego optymalnego modelu chory musi brać aktywny udział.
Kinezyterapia
Kinezyterapia (kinesis – ruch, therapeia – leczenie) jest podstawą rehabilitacji medycznej i obejmuje całość zagadnień związanych z wykorzystaniem ruchu jako środka leczniczego. Ruch, jako środek leczniczy, działa na wszystkie narządy ludzkiego organizmu jako naturalny bodziec leczniczy.
Kinezyterapia (leczenie ruchem) w wielu podręcznikach określana jest również jako rehabilitacja ruchowa, ćwiczenia lecznicze, trening leczniczy, gimnastyka lecznicza, usprawnienie, a w ostatnich latach – fizjoterapia.
Techniki w kinezyterapii obejmują bierne formy ruchu – kinezyterapia bierna oraz aktywne formy ruchu – kinezyterapia czynna. Wybór technik kinezyterapeutycznych powinien wynikać z oceny stanu funkcjonalnego pacjenta, w zależności od umiejscowienia procesu patologicznego, choroby lub urazu. Ćwiczenia lecznicze, ze względu na zakres ich oddziaływania, dzieli się na kinezyterapię miejscową – wysiłki lokalne, np. zwiększenie ruchów w stawie kolanowym, i kinezyterapię ogólną – wysiłki ogólne wpływające na ogólną wydolność chorego, zwiększoną czynność układu krążenia, układu oddechowego, wysiłki fizyczne angażujące większą masę mięśni.
Fizykoterapia
Wśród metod fizykoterapeutycznnych można między innymi wyróżnić następujące:
- Hydroterapia definiowana jest jako leczenie przy wykorzystaniu wody pod różnymi postaciami, różnym ciśnieniem oraz temperaturą.
- Termoterapia to terapia, w której wykorzystuje się do leczenia energię cieplną. Energia ta może być zarówno dostarczana do organizmu (ciepłolecznictwo), jak również odbierana (zimnolecznictwo).
- Ultrasonoterapia oznacza leczenie przy pomocy ultradźwięków.
- Elektroterapia lub elektrolecznictwo oznacza leczenie przy pomocy prądu stałego oraz prądów impulsowych o małej i średniej częstotliwości.
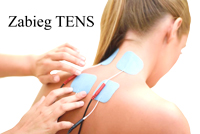
Przezskórna Elektryczna Stymulacja Nerwów
Z szerokiego spektrum elektroterapii warto wymienić przede wszystkim TENS (ang. Transcutaneous Electrical Nervous Stimulation), czyli Przezskórną Elektryczną Stymulację Nerwów za pomocą prądu o niskim napięciu. Sposób działanie tej terapii opiera się na teorii bramki (ang. Gate Control Theory). Do terapii może być stosowane małe urządzenie wielkości kieszonkowego radia, zasilane bateriami połączonego z dwoma elektrodami. Terapię tę prowadzi się, przyklejając dwie elektrody miejscach najsilniejszego bólu lub punktach tkliwości (tedner points) i wysyłając przez nie prąd. Dzięki silnej stymulacji receptorów „bólu w organizmie zmniejsza się przewodzenie bólu. Oznacza to, że ból zwalczany innym bólem jest słabiej odczuwalny.
- Magnetoterapia oznacza terapię, w której wykorzystuje się leczniczy wpływ pola magnetycznego
- Masaż leczniczy stanowi uzupełnienie bądź przygotowanie do pozostałych zabiegów. Stosowane są różne rodzaje masażu, np. klasyczny, wibracyjny, segmentarny, podwodny.
Ważnym przy wyborze metody fizykoterapeutycznej jest kierowanie się indywidualną oceną chorego. Ta sama metoda u jednego chorego będzie przynosić korzystny rezultat terapeutyczny, zaś u drugiego wręcz odwrotnie - może nasilać dolegliwości.
Dieta
Wielu lekarzy i terapeutów zaleca stosowanie diety zawierającej pokarmy bogate w tryptofan - aminokwas będący prekursorem serotoniny. Wyniki, oceniające efekty takiej diety, są rozbieżne i powinny być potwierdzone wiarygodnymi badaniami klinicznymi. Na temat diety proszę zapoznać się z zakładką ⇒ dieta i fibromialgia.
Również nadzieje budzi stosowanie niektórych suplementów diety np. Myalgan i proMyalgan. Badania pilotażowe w Polsce oraz badanie kliniczne w Norwegii i Szwecji wykazały skuteczność i pełne bezpieczeństwo ich stosowania. Czytaj więcej w zakładce ⇒ dieta i fibromialgia
Inne metody leczenia
Wzmacnianie odporności
U podłoża przeważającej liczby przypadków fibromialgii leży również upośledzenie mechanizmów odpornościowych. Dwa auto-przeciwciała, anty-68/48 kD oraz anty-45 kD, są brane pod uwagę jako markery dla pierwotnej fibromialgii i zespołu przewlekłego zmęczenia. U chorych na fibromialgie stwierdza się podwyższenie poziomu przeciwciał antypolimerowych. U 30 procent chorych na fibromialgię stwierdza się przeciwciała przeciwjądrowe, z czego ponad 75 % wykazuje cechy nakrapiania. Badania wykazały podwyższone poziomy IL-10, IL-8 i IL-6 oraz TNF-alfa w porównaniu z osobami zdrowymi. IL-8 promuje tzw. bóle sympatyczne† zaś Il-6 indukuje zmęczenie, depresję, przeczulicę, percepcje bólu.
Opublikowane ostatnio przełomowe badania przeprowadzone na Wydziale Medycznym Uniwersytetu Illinois w Chicago powinny rzucić nowe światło na istotę fibromialgii. Badania te porównały chorych na fibromialgię z osobami zdrowymi potwierdziły, że u podłoża fibromialgii mogą leżeć zaburzenia w układzie odporności. Identyfikacja ścieżki immunologicznej fibromialgii zostało nie tylko uhonorowane nagrodą za "Wyjątkowe Osiągnięcia w Immunologii" przez American Association for Clinical Chemistry's w 2012 roku, ale również stwarza nadzieję na opracowanie pierwszego obiektywnego testu diagnostycznego na fibromialgię*.
W leczeniu fibromialgii warto więc uwzględnić preparaty immuno-modulujące. Można też sięgnąć po Immulinę Plus – nowoczesny immuno-suplement diety, którego spożycie korzystnie wpływa na zdrowy układ odporności.
*bóle sympatyczne - ang. sympathetic pain - bóle związane z zaburzeniami napięcia mięśniowego u osób po udarze z niedowładem spastycznym.
†Wywiad z dr Bruce Gillisem, dyrektorem firmy EpicGenetics: diagnostyka fibromialgii
Medycyna alternatywna/niekonwencjonalna
W literaturze są liczne publikacje o stosowaniu z powodzeniem, różnych metod medycyny alternatywnej. Przede wszystkim stosowane były akupunktura i akupresura, aromaterapia. Wśród innych metod należy wymienić homeopatię, bioenergoterapię, hipnozę, irydologię, tradycyjną medycynę chińską, medycynę hinduską ayur-veda, medycynę tybetańską, japońską chiropraktykę yumeiho i wiele innych.
Chociaż wyniki oceniające efekty stosowania medycyny alternatywnej są rozbieżne i często niepotwierdzone badaniami klinicznymi, to nie powinno się jej z góry przekreślać, ale pozostawić jej stosowanie do oceny i decyzji samego chorego. Należy podkreślić, że stosowanie medycyny alternatywnej nie powinno zastąpić innych, wcześniej przestawionych elementów kompleksowego leczenia fibromialgii.